 |
最近生活習慣の変化により糖尿病患者が増加傾向にあります。糖尿病の初期は自覚症状が乏しいため軽視されがちですが、その合併症である腎臓(透析)・神経(壊疽)・眼(失明)に障害をきたせば非常に怖い病気です。目の奥にあるフィルムの膜(網膜)が糖尿病によって障害される「糖尿病網膜症」は成人の失明原因の第一位となっています(1991年)。 |
|
| 糖尿病網膜症とは |
眼の外から入ってきた光は、眼底と呼ばれるところの「網膜(もうまく)」(カメラで例えるとフィルムに相当し光を感じる膜)に達します。この膜は多くの細かい血管で栄養されていますが、糖尿病が原因で血管に障害が加わり、血液の流れが悪くなります。そのため、網膜に酸素不足や栄養不足がおこり、網膜に出血などがおこります。しかしこの段階では視力障害の自覚症状は通常ありません。さらに進行すると、血の流れが悪いのを補おうとして、悪い血管(新生血管)が生えてきます。この新生血管は大変もろい血管で、破れて大きな出血をおこしたり、新生血管のまわりに増殖膜を形成し網膜剥離をひきおこすと、失明に至ります。一般的に糖尿病になってから数年以上経って糖尿病網膜症を発症するといわれていますが、糖尿病自体が自覚症状に乏しい病気であり、糖尿病とわかったらその何年も前から糖尿病である可能性がありますので診断されたらすぐに目の異常がないか調べる必要があります。網膜症を早期に発見し適切な治療をすれば、病気の進行をおさえられる確率が高くなります。
|
| |
| 糖尿病性網膜症の進行と治療 |
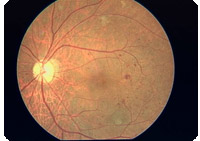
単純型網膜症
-
単純型網膜症は血管の小さな傷みが起こっている状態で比較的軽症な段階です。
-
患者さんの自覚症状(視力低下)は通常ありません。
-
この時期での眼科的な治療は特にありませんが定期的な診察が重要です。
-
この段階で全身的なコントロールを継続することが網膜症の進行予防のために非常に重要です。
前増殖型網膜症
-
毛細血管が広い範囲でつまってしまい、網膜に十分な酸素が行き渡らなくなり、足りなくなった酸素を供給するために新しい血管(新生血管)を作り出す準備を始めます。この段階になると高率に次の段階に悪化しやすいのでかなり危険な状態です。
-
この時期はレーザー治療を行なう最も適切な時期です。時機を逸しない事が重要です。
-
しかし自覚症状軽度あるいは全くない場合もあり、診察を受けないと気づかないうちに悪化する場合があります。
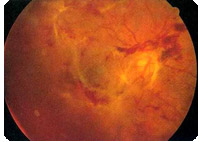
増殖型網膜症
-
進行した糖尿病網膜症で失明しやすい段階です。新生血管が網膜や硝子体(網膜の内側のゼリー状の透明な組織)に向かって伸びてきます。新生血管が破れると、硝子体に出血することがあります。ここに出血が起こると、視野に黒い影やゴミの様なものが見えたり、出血量が多いと突然見えなくなる場合があります。また、増殖組織といわれる線維性の膜が出現し、これが網膜を引っ張って網膜剥離(牽引性網膜剥離)を起こすことがあります。
-
大きい出血や網膜剥離が起こっていなければ、自覚症状を感じない場合があります。自覚症状で判断すると受診が遅れる結果、治療が困難になる場合があります。
-
レーザー治療が基本になりますが、大きな出血や網膜剥離が起こってしまった場合には硝子体手術と呼ばれる手術が必要になります。しかしレーザー治療や手術を行っても病気の進行を止める働きは期待できても、残念ながら視力回復の困難なケースが多くあります。
糖尿病で失明しないために
血糖コントロールは網膜症の進行予防の観点からも非常に重要です。
|
| |
| 眼科受診の目安 |
状態 |
受診の頻度 |
網膜症なし、血糖コントロール良好 |
1年に1回 |
網膜症なし、血糖コントロール不良 |
3〜6ヶ月に1回 |
単純網膜症、黄斑症なし |
3ヶ月に1回 |
単純網膜症、黄斑症あり |
1〜2ヶ月に1回 |
前増殖型網膜症 |
1ヶ月に1回 |
増殖型網膜症 |
2週間〜1ヶ月に1回 |
|
|
*あくまで目安ですので医師と相談の上受診の時期を決めてください。
*糖尿病眼手帳などを活用して受診時期、病気の程度を把握すると便利です。
|
  |